Noch in den 80er Jahren galt das Magengeschwür als Managerkrankheit, die vor allem auf Stress zurückgeführt wurde. Tatsächlich ist die Ursache aber meistens ein Bakterium namens Helicobacter pylori, das mit einer Eradikationstherapie in der Regel erfolgreich behandelt werden kann.
Inhaltsverzeichnis: Das erwartet Sie in diesem Artikel
Was versteht man unter einer Eradikationstherapie?
Entzündungen der Magenschleimhaut (Gastritis) sind in der Bevölkerung keine Seltenheit und können sich zu Magengeschwüren entwickeln. Verantwortlich ist in der Regel eine Lücke im Säureschutzmantel der Schleimhaut, die dazu führt, dass die aggressive Magensäure die dann ungeschützte Magenschleimhaut angreift. Solche Schleimhautdefekte können auf unterschiedliche Weise entstehen.
Eine der häufigsten Ursachen ist die Infektion mit dem Bakterium Helicobacter pylori (HP). Dieses Bakterium spricht gut auf eine Antibiotikatherapie an und kann in vielen Fällen komplett aus dem Körper entfernt werden. Diese vollständige Beseitigung der Infektion wird als Eradikationstherapie bezeichnet.
Wichtige Voraussetzung für die Eradikation ist natürlich, dass die Ursache klar identifiziert wird. Eine Behandlung aufs Geratewohl kann zu Resistenzen führen, die eine spätere Behandlung der Infektion erschweren oder gar unmöglich machen. Eine genaue Diagnose zu erhalten, ist aber auch aus anderen Gründen notwendig, denn Magengeschwüre können immer auch eine Vorstufe zum Magenkarzinom darstellen. In vielen Fällen haben Patienten mit Magenkrebs auch eine nachweisbare Infektion mit Helicobacter pylori.
Die Eradikationstherapie kann auch angewendet werden, wenn es eine gastroduodenale Beteiligung gibt, also nicht nur der Magen, sondern auch der Zwölffingerdarm (Duodenum) betroffen ist. Die gastroduodenale Ulkuskrankheit ist nur ein Oberbegriff, die genaue Lokalisation muss vor einer Eradikation festgestellt werden.
Man unterscheidet dabei zwischen:
- Ulcus ventriculis (Magen) und
- Ulcus duodeni (Zwölffingerdarm)

Während früher chirurgische Interventionen die Regel waren, kann man heute einen Großteil der Patienten mithilfe moderner Pharmazie behandeln. (#03)
Leitlinien zur Eradikationstherapie durch die DGVS
Die Deutsche Gesellschaft für Verdauungs- und Stoffwechselkrankheiten (DGVS) hat unter der Leitung des Chefarztes des Klinikums Aschaffenburg, Prof. Dr. med. Wolfgang Fischbach, eine umfangreiche Leitlinie zur Eradikationstherapie erarbeitet.
Diese Leitlinie umfasst sowohl die Eradikation von Helicobacter pylori als auch die Behandlung von anderen Ursachen der gastroduodenalen Ulkuskrankheit. Berücksichtigt wurden dabei sowohl die Resistenzlage als auch andere Faktoren, die in die Erfahrungen der letzten zwei Jahrzehnte mit der Eradikationstherapie eingeflossen sind.
Obwohl eine Vielzahl der Erkrankungsfälle auf eine Infektion mit Helicobacter pylori zurückgeführt werden kann, ist es nicht die einzige Ursache, weswegen vor einer Therapieempfehlung stets die präzise Diagnostik steht. Während früher chirurgische Interventionen die Regel waren, kann man heute einen Großteil der Patienten mithilfe moderner Pharmazie behandeln.
Die wichtigsten Instrumente der Pharmazie ist derzeit die Tripletherapie sowie die gezielte Anwendung von Protonenpumpeninhibitoren, mit denen die Säurebildung unabhängig von der Ursache effektiv reduziert werden kann.
Hauptursachen für die chronische Gastritis (Magenschleimhautentzündung):
- Infektion mit Helicobacter-pylori (ca. 75 Prozent aller Magengeschwüre; ca. 90 Prozent aller Zwölffingerdarmgeschwüre)
- Einnahme von nichtsteroidalen Antirheumatika (NSAR, z. B. Ibuprofen, Diclofenac, ASS) und anderer Arzneistoffe
Insbesondere die Verwendung von NSAR steigert das Risiko für die Entwicklung eines Ulkus um das Vierfache.
Weitere Risikofaktoren sind Arzneistoffe, die Glukokortikoide (Cortison) enthalten sowie das Rauchen. Seltenere Ursachen sind unter anderem:
- Motilitätsstörungen (Störungen der Magenbewegungen bis hin zur Magenlähmung)
- Hyperparathyreoidismus (Störung der Funktion der Nebenschilddrüse)
- Krankhaft erhöhte Säureproduktion (Hypergastrinämie, auch Zollinger-Ellison-Syndrom genannt)
- Stressulkus (z. B. durch Verletzungen oder chirurgische Eingriffe verursacht)
Typische Symptome:
- Übelkeit
- Völlegefühl
- Erbrechen
- häufiges (meist saures) Aufstoßen
- Appetitlosigkeit
- unklarer Gewichtsverlust
Obwohl Magen- und Zwölffingerdarmgeschwüre häufig die gleiche Ursache haben, unterscheiden sie sich ein wenig in der Charakteristik. Während bei Zwölffingerdarmgeschwüren zumeist ein Zusammenhang zur Nahrungsaufnahme (z. B. durch Nüchternschmerz) besteht, treten Schmerzen beim Magengeschwür eher in der Nacht und unabhängig von der Nahrungsaufnahme auf. Häufig werden vom Patienten überhaupt keine Symptome bemerkt, bis es zu Blutungen kommt.
Letztere sind besonders bei der NSAR-Einnahme häufig zu beobachten. Komplikationen von Blutungen über Perforation bis hin zum Magendurchbruch können unter Umständen lebensbedrohend verlaufen und erfordern eine sofortige (ggf. chirurgische) Intervention. Langfristig kann sich ein Ulkus auch zu einem bösartigen Magenkarzinom entwickeln.
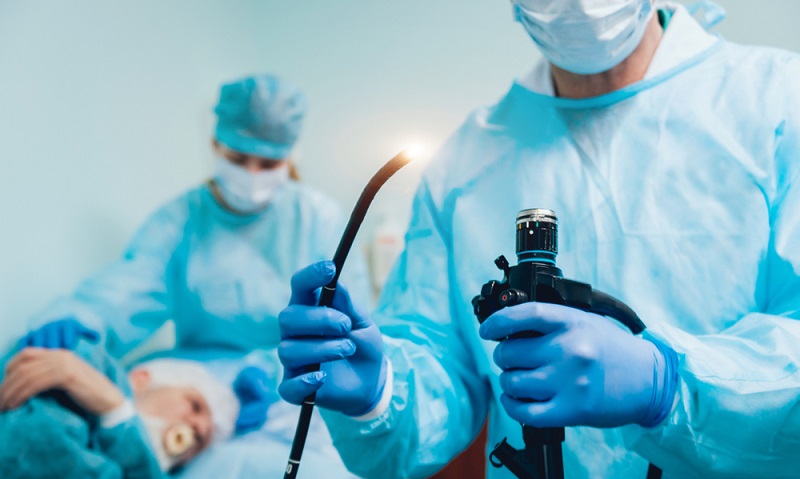
Bei der sogenannten Magenspiegelung schluckt der Patient einen Schlauch, an dessen Ende eine Kamera montiert ist. (#02)
Wie wird bestimmt, ob die Eradikationstherapie sinnvoll ist?
Die Diagnostik von Magen- und Zwölffingerdarmgeschwüren ist durch eine endoskopische Untersuchung heutzutage problemlos durchzuführen. Bei der sogenannten Magenspiegelung schluckt der Patient einen Schlauch, an dessen Ende eine Kamera montiert ist, über die der Arzt den Zustand der Organe beurteilen kann.
Ein großer Vorteil ist, dass über diesen Schlauch auch Gewebeproben entnommen werden können, was den Nachweis einer Helicobacter-Infektion ebenso erleichtert wie den Ausschluss von bösartigen Tumoren. Eine weitere Bestätigung der Infektion durch HP kann über einen Atemtest oder Stuhlproben erfolgen.
Ist das Bakterium nachgewiesen, kann die Eradikationstherapie durchgeführt werden. Sollten sich keine Nachweise für die Infektion finden lassen, werden die Geschwüre zunächst konservativ durch das Absenken der Säureproduktion behandelt. Hierfür stehen sogenannte Protonenpumpeninhibitoren zur Verfügung.
Die Leitlinien der DGVS sehen vor, gegebenenfalls eine Kombination aus beiden Therapieformen anzuwenden. Bei Blutungen oder Verdacht auf Magenkarzinom ist eine chirurgische Therapie häufig nicht zu vermeiden. Im Extremfall kann dies bis zur Magenresektion führen, also zur Entfernung des Organs. Leichtere Blutungen lassen sich heute aber auch häufig durch endoskopische Eingriffe stillen.
Wie läuft die Eradikationstherapie ab?
Die sogenannte Tripeltherapie war lange der empfohlene Standard für die Eradikationstheapie, die über einen Zeitraum von sieben Tagen erfolgen soll. Dabei gibt es vor allem zwei Varianten, die im klinischen Alltag zur Anwendung kommen. Es handelt sich stets um eine Kombination aus drei unterschiedlichen Medikamenten, die gezielt zur Eradikationstherapie von HP eingesetzt werden.
Die Entwicklung von Resistenzen gegen die verwendeten Antibiotika zwingt manchmal dazu, die Zusammensetzung zu variieren, was allerdings zu Lasten der Wirksamkeit geht. Durchgesetzt haben sich die folgenden Kombinationen zur Tripeltherapie:
Französisches Schema:
- Protonenpumpeninhibitor
- Clarithromycin
- Amoxicillin
Italienisches Schema:
- Protonenpumpeninhibitor
- Clarithromycin
- Metronidazol
Während die französische Variante eine höhere Wirksamkeit aufweist, zeigt die italienische Empfehlung eine bessere Resistenzlage. Insgesamt wird die Wirksamkeit der Tripeltherapie häufig nur bei 70 Prozent gesehen, was auf verschiedene Faktoren zurückzuführen ist. Nicht zuletzt spielt die sogenannte Compliance der Patienten eine große Rolle, also quasi die Mitarbeit des Betroffenen, Medikamente korrekt einzunehmen.

Nach Empfehlung der DGVS sollten zwischen Test und Behandlungsende mindestens vier Wochen liegen. (#04)
Überprüfung des Erfolgs der Eradikationstherapie
Nach Durchführung der Eradikationstherapie sollte der Behandlungserfolg überprüft werden. Nach Empfehlung der DGVS sollten zwischen Test und Behandlungsende allerdings mindestens vier Wochen liegen. Außerdem sollten zwei Wochen vor dem Test keine Protonenpumpeninhibitoren mehr eingenommen werden, da die Testresultate sonst fehlerhaft sein können. Wird weiterhin eine Infektion mit Helicobacter pylori nachgewiesen, ist eine erneute Eradikation zu empfehlen.
Diese sollte dann jedoch nach den Vorgaben der Zweitlinientherapie erfolgen. Dabei wird über einen Zeitraum von zehn Tagen eine weitere Tripeltherapie eingesetzt, die Amoxicillin und Levofloxacin enthält. Sollte auch das erfolglos bleiben, muss die Resistenzlage anhand der Anlage einer Bakterienkultur individuell bestimmt werden und eine weitere antibiotische Zweitlinientherapie über 14 Tage hinweg erfolgen.
Alternative Eradikationstherapie mit Bismuth (Video)
Die zunehmende Resistenzlage zwingt bei der Behandlung zum Umdenken bei der Eradikationstherapie. Während in Deutschland mit der bewährten Tripeltherapie gute Erfolge erzielt werden, gibt es Länder, in denen eine Resistenzlage von mehr als 20 Prozent verzeichnet wird.
Hier kommt verstärkt die sogenannte Quadrupeltherapie auf Basis von Bismuth zum Einsatz. Studien haben gezeigt, dass die Raten für eine erfolgreiche Eradikationstherapie durch die Verwendung von Bismuth-Kombinationspräparaten bis zu 23 Prozent über denen der standardmäßigen Tripeltherapie liegen.
Video: Eradikationstherapie bei MRSA in Bildern
Fazit: Mit der Eradikationstherapie können viele Magengeschwüre geheilt werden
Die Verfügbarkeit der Eradikationstherapie hat bei der Behandlung von Magengeschwüren einen Durchbruch gebracht, der noch vor wenigen Jahrzehnten nicht abzusehen war. Der überwiegende Teil der betroffenen Patienten kann mit der Eradikationstherapie geheilt werden.
Dabei kommen Kombinationen aus drei oder vier Medikamenten zum Einsatz, die das Bakterium im Körper des Patienten vollständig ausrotten sollen. Schwierig wird die Behandlung durch die zunehmende Entwicklung von Resistenzen gegen Antibiotika. Immer wichtiger wird die Eradikationstherapie in den letzten Jahren außerdem bei der Behandlung von Magenkrebs.
Studien legen nahe, dass die Entstehung von Magenkarzinom und Vorhandensein des Helicobacter pylori in vielen Fällen miteinander verknüpft sind. Eine Prophylaxe gegen Magenkrebs durch Eradikationstherapie wird daher von immer mehr Ärzten empfohlen. Wichtig ist, dass die Eradikation nur dann versucht wird, wenn die Infektion wirklich nachgewiesen ist, um die unnötige Entstehung von Resistenzen zu vermeiden.
Andere Ursachen für gastroduodenale Geschwüre sollten bei negativem Test auf HP abgeklärt werden. Risikofaktoren wie Rauchen oder die Einnahme von NSAR und Glukokortikoiden sollten ebenfalls reduziert werden, sofern auf die jeweiligen Arzneistoffe im Einzelfall verzichtet werden kann.
Bildnachweis: ©Shutterstock- Titelbild: Syda Productions- #02: Romaset- #03: funnyangel- #04: Africa Studio


